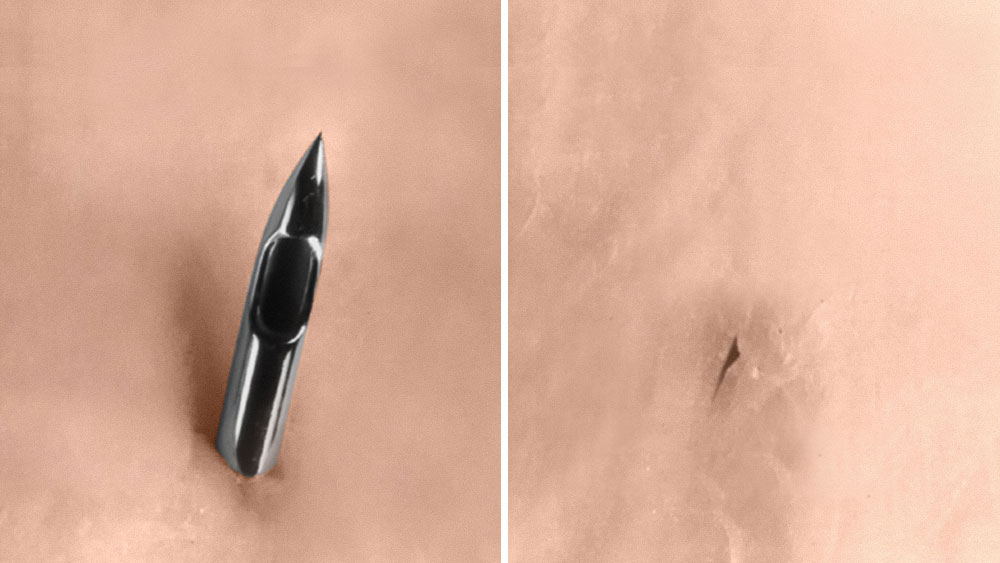
Pencan® atraumatische naald:
Geavanceerde technologie voor het verminderen van de incidentie van post‑durale punctie hoofdpijn.
U bent succesvol uitgelogd.
Nog niet geregistreerd?
Atraumatische naalden voor spinale anesthesie
Spinale anesthesie wordt veel gebruikt, en toch mislukt 5-8% van de pogingen.[1] Hierdoor is vaak omschakeling naar algemen anesthesie nodig. Dit levert vertragingen, ongemak en een hoger risico op complicaties op, zoals postdurale punctiehoofdpijn (PDPH). Het ontwerp van de naald kan van invloed zijn op het succes van spinale anesthesie.[2] Ontdek waarom Pencan®-naalden het PDPH-risico verminderen en de patiëntveiligheid verbeteren.

Spinale anesthesie
tot
0%
Klinische richtlijnen en systematische reviews ondersteunen consistent atraumatische naalden met 'pencil-point' als de superieure optie voor spinale anesthesie en lumbale punctie.[3] De atraumatische, ovale tip van Pencan® scheidt de durale vezels in plaats van ze door te snijden, waardoor lekkage van cerebrospinale vloeistof (CSV) en weefselschade worden verminderd.[4] In vergelijking met traditionele naald-tip-ontwerpen verlaagt Pencan® het risico op post‑durale punctie hoofdpijn significant, verhoogt het de patiëntveiligheid en verbetert het de algehele procedurele uitkomsten.[5]
Klinische gegevens tonen aan dat het gebruik van Pencan® de incidentie van PDPH aanzienlijk vermindert. Van 7,6% met conventionele naalden tot slechts 2,3% met Pencan®. Bovendien is de behoefte aan een epidurale bloedpatch duidelijk lager, van 1,8% naar slechts 0,5%.

Geavanceerde technologie voor het verminderen van de incidentie van post‑durale punctie hoofdpijn.
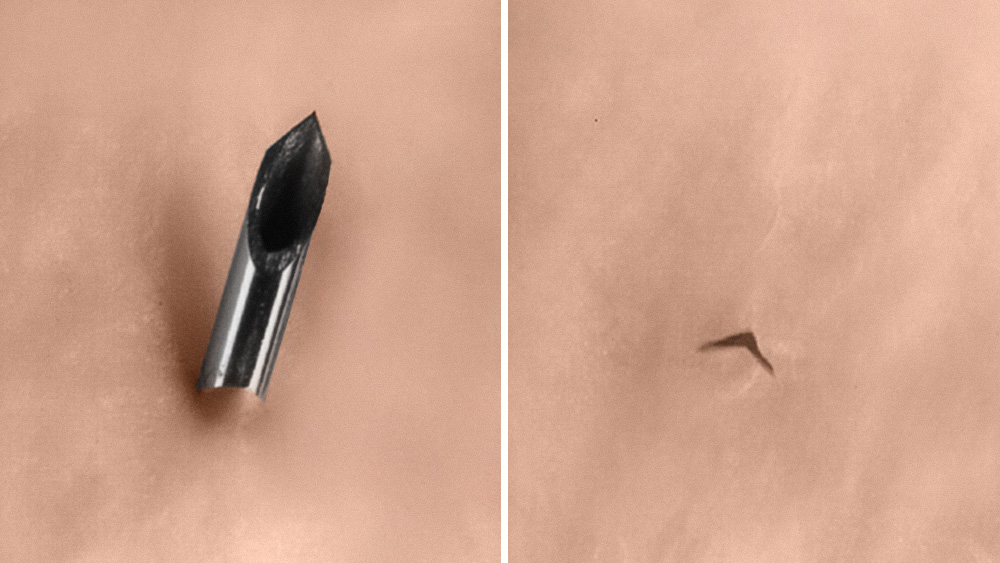
Een risicofactor voor post‑durale punctie hoofdpijn is het gebruik van de Quincke-naald.
Het is bekend dat atraumatische naalden (pencil-point naalden) het risico op PDPH helpen verminderen. Deze pencil-point naalden verschillen echter aanzienlijk van leverancier tot leverancier wat betreft tipgeometrie, lengte van de opening en positie van de opening.[6] Deze verschillen kunnen van invloed zijn op de prestaties, veiligheid en gebruikerservaring.[7] Het kiezen van de juiste atraumatische naald is daarom essentieel. Niet elke atraumatische naald levert dezelfde kwaliteit.

Voor een effectieve toediening van anestheticum, moet de spinale naald meerdere anatomische lagen passeren: de huid, het subcutane weefsel, de ligamenten en de dura mater. Het succes wordt bevestigd door het verschijnen van CSF in de naaldhub. Het ontwerp van de naald beïnvloedt echter in belangrijke mate hoe betrouwbaar en veilig deze bevestiging plaatsvindt. Een suboptimaal naaldontwerp kan leiden tot gedeeltelijke plaatsing, waarbij de opening zich bevindt tussen de subarachnoïdale en epidurale ruimte. Hierdoor kan het anestheticum onvolledig worden toegediend en kan de anesthesie falen, ondanks schijnbare terugloop van liquor. [8] (Afb. 1)
Een kortere afstand tussen de tip en de achterkant van het oog helpt de insertiediepte van de naaldpunt in de subarachnoïde ruimte te minimaliseren, waardoor het risico op zenuwcontact en uiteindelijk de kans op paresthesie wordt verminderd.[9] (Afb. 2) Bovendien zorgt deze kortere afstand voor een snellere CSV flashback, wat de controle tijdens de plaatsing verbetert.
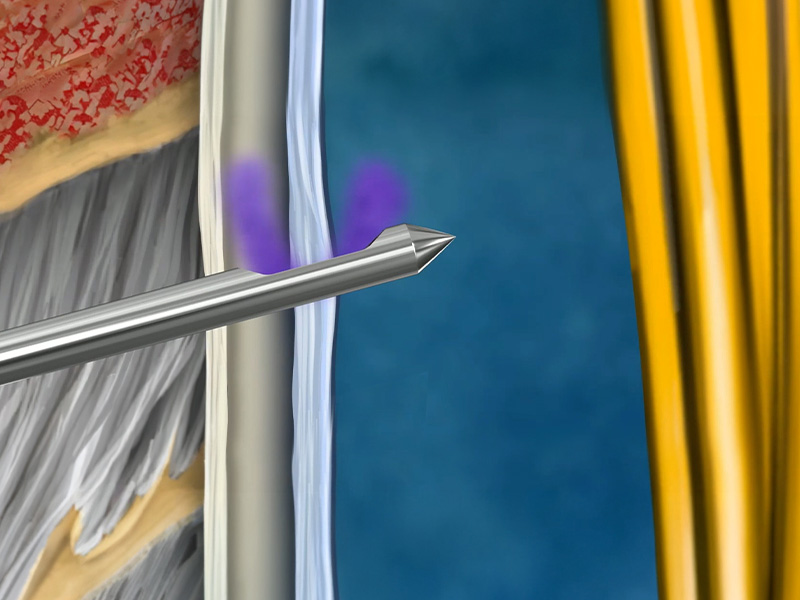
Fig. 1
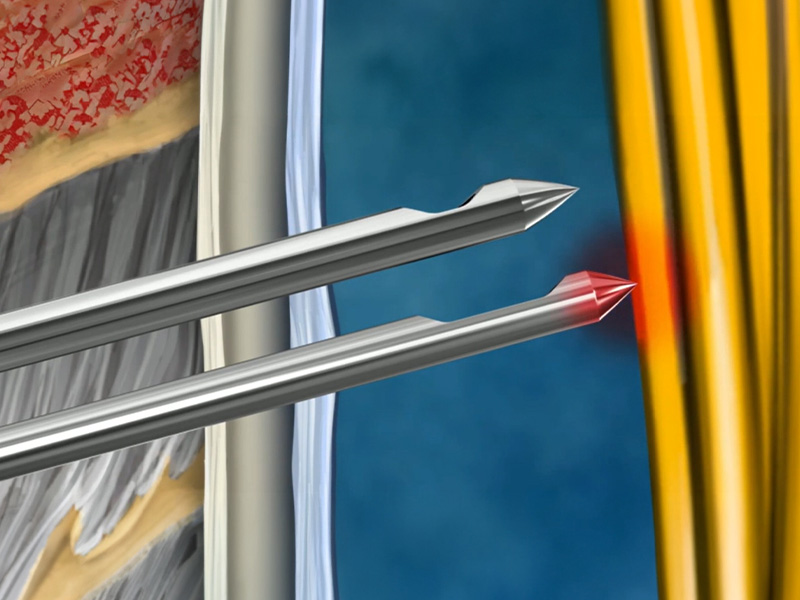
Fig. 2
Ondersteunt volledige intrathecale toediening en helpt de kans op gedeeltelijke of onvolledige anesthesie te verminderen.
Ontworpen voor snelle CSV‑flashback. Dit ondersteunt een correcte en vlotte plaatsing van de naald en vermindert de noodzaak voor meerdere pogingen.
Biedt een duidelijke 'durale plop' voor tactiele feedback, helpt het contact met de zenuw te minimaliseren en bevordert een nette durale scheur die geassocieerd wordt met een lagere incidentie van PDPH.
Ontworpen om het risico op contact met de cauda equina te verminderen, met name belangrijk bij pediatrische patiënten.
Aanbeveling:
Intrapartumzorg voor een positieve bevallingservaring – WHO-aanbevelingen: intrapartumzorg voor een positieve bevallingservaring
link
WFSA-verklaring inzake arbeidspijnstilling
Verklaring arbeidspijnbestrijding – WFSA
link
ASA praktijkrichtlijnen voor verloskundige anesthesie
Een bijgewerkt rapport van de American Society of Anesthesiologists Task Force on Obstetric Anesthesia en de Society for Obstetric Anesthesia and Perinatology Anesthesiology
link
ASA-verklaring over neuroaxiale analgesie of anesthesie in de verloskunde
Verklaring over normen en praktijkparameters voor neuroaxiale anesthesie in de verloskunde
link
Je ontvangt binnenkort een e-mail waarin je de inschrijving voor de nieuwsbrief definitief moet bevestigen. Alleen dan mogen we je onze nieuwsbrief toesturen. Je kunt jezelf op elk gewenst moment afmelden door op de uitschrijflink te klikken die onderaan alle e-mails wordt toegevoegd.
1. Kinsella, S.M. (2008). A prospective audit of regional anaesthesia failure in 5080 Caesarean sections. Anaesthesia, 63(8), 822–832. doi: 10.1111/j.1365-2044.2008.05499.x.
2. Batova, R., & Georgiev, S. (2019). Impact of spinal needle design and approach on postdural puncture headache and spinal anesthesia failure in obstetrics. Anaesthesiology Intensive Therapy, 51(2), 77–82. doi: 10.5114/ait.2019.86166.
3. Nath, S., Koziarz, A., Badhiwala, J. H., et al. (2018). Atraumatic versus conventional lumbar puncture needles: A systematic review and meta-analysis. The Lancet, 391(10126), 1197–1204. https://doi.org/10.1016/S0140-6736(18)30493-6
4. Xu H, Liu Y, Song W, Kan S, Liu F, Zhang D, Ning G, Feng S. Comparison of cutting and pencil-point spinal needle in spinal anesthesia regarding postdural puncture headache: A meta-analysis. Medicine (Baltimore). 2017 Apr;96(14):e6527. doi: 10.1097/MD.0000000000006527. PMID: 28383416; PMCID: PMC5411200.
5. Reina, M. A., Puigdellívol-Sánchez, A., Gatt, S. P., De Andrés, J. A., Prats-Galino, A., & van Zundert, A. (2017). Electron microscopy of dural and arachnoid disruptions after subarachnoid block. Regional Anesthesia and Pain Medicine, 42(6), 709–718. https://doi.org/10.1097/AAP.0000000000000667
6. B. Braun technical data report, 2025
7. Reina, M. A., López, A., De Andrés, J. A., Prats-Galino, A., & van Zundert, A. (2007). Variability in the design of spinal needles: Implications for clinical practice. Regional Anesthesia and Pain Medicine, 32(4), 346–353. https://doi.org/10.1016/j.rapm.2007.02.006
8. Rae, J. D., & Fettes, P. D. W. (2023). Mechanisms and management of failed spinal anesthesia. NYSORA – The New York School of Regional Anesthesia. Retrieved from https://www.nysora.com/topics/complications/mechanisms-management-failed-spinal-anesthesia/
9. Reina MA, De Andres JA, Hernández JM, Arriazu Navarro R, Pastor J, Prats-Galino A. Looking for the development of paresthesias in the subarachnoid and epidural anesthesia: A clinical and anatomical analysis. Reg Anesth Pain Med. 2011;36(Suppl):E17–E22. doi:10.1097/AAP.0b013e3182030648.